Ernia discale cervicale, Ernia discale lombare, Stenosi vertebrale, Instabilità vertebrale, Traumi vertebrali, Spondilodisciti, Stabilizzazione, Fusione vertebrale, Stabilizzazione percutanea, Discectomia microchirurgica.
Patologia vertebrale mininvasiva
Le patologie della colonna vertebrale non solo sono molto più frequenti di quanto si possa immaginare, ma sono in costante aumento e costituiscono un problema sociale notevole, oltre ad assorbire una grossa fetta di risorse sanitarie (visite specialistiche, esami, farmaci, ricoveri ed interventi chirurgici). Queste patologie costituiscono inoltre una frequente causa di assenza dal lavoro, malattia e disabilità quotidiana. Le patologie della colonna vertebrale possono infatti manifestarsi in diversi modi: dal mal di schiena ad intensi dolori alle braccia od alle gambe o difficoltà nel camminare o mancanza di forza nelle gambe o nelle braccia. Questo perché la colonna vertebrale è una sorta di astuccio fatto di ossa, articolazioni, ligamenti e muscoli, nella quale sono contenuti il midollo ed i nervi, strutture che fanno sì che muoviamo braccia e gambe, abbiamo la sensibilità e possiamo controllare gli sfinteri.
Le cause di patologia vertebrale sono le più molteplici: ernie discali, restringimenti del canale vertebrale (cosiddette stenosi), crolli vertebrali (causati da osteoporosi o tumori o traumi), “scivolamenti” di vertebre (cosiddette listesi). Nella maggior parte dei casi la causa è l’artrosi, ovvero un processo di invecchiamento e degenerazione della colonna vertebrale che può essere più o meno precoce a seconda dell’individuo e della zona geografica di appartenenza (l’umidità delle nostre zone è un noto fattore che amplifica tale processo). L’età è un fattore chiave: la maggior parte dei pazienti con patologia vertebrale ha oltre 60 anni. La spiegazione del perché è piuttosto semplice: nella evoluzione della nostra specie siamo passati da una situazione durata diversi millenni in cui i nostri progenitori (scimmie ed ominidi) camminavano a quattro zampe, ad una situazione in cui abbiamo iniziato a camminare “solo” sulle gambe. Per questo motivo la colonna vertebrale (che ha sempre avuto le stesse funzioni e più o meno la stessa forma in tutti i mammiferi), passando da “trave orizzontale” a “colonna portante”, si è ritrovata a dover sopportare, stando in piedi, il peso di tutto il corpo. Inoltre, c’è anche da dire che per migliaia di anni la vita media dell’uomo è stata di circa 30 anni; solo dal secolo scorso, in particolare dopo la Rivoluzione Industriale, la vita media si è progressivamente e drasticamente allungata: oggi in Italia la speranza di vita alla nascita è di circa 82 anni (79.4 per gli uomini e 84.5 per le donne). La nostra colonna è stata quindi costretta a dover sopportare, negli ultimi cento anni, il carico ed il peso di tutto il corpo per ulteriori 50 anni rispetto a quanto avesse fatto per migliaia e migliaia di anni. Per non parlare del sovrappeso, una “patologia del benessere” sempre più frequente nelle nostre società, che comporta un ulteriore sovraccarico sulla colonna.
L’Unità Operativa di Neurochirurgia del nuovo Ospedale S. Anna di Cona-Ferrara rappresenta un Centro all’avanguardia per il trattamento delle patologie vertebrali. Gli interventi di chirurgia vertebrale vengono eseguiti sia mediante le metodiche “tradizionali” che, in casi selezionati, utilizzando delle nuove tecniche, cosiddette mininvasive e percutanee. Negli ultimi anni sono state sviluppate tecnologie sempre nuove, che permettono di effettuare interventi fino a poco tempo fa impensabili attraverso delle piccole incisioni della pelle. Proprio grazie a questi avanzamenti tecnologici, siamo oggi in grado di fornire un trattamento anche a pazienti più delicati, come gli anziani, le cui condizioni cliniche spesso impediscono loro di essere operati. Si tratta di interventi per molte patologie, incluse le ernie cervicali, i traumi cervicali, i crolli vertebrali, le stenosi vertebrali, le ernie lombari.
I vantaggi delle tecniche mininvasive e percutanee rispetto alle metodiche “tradizionali” sono indubbi: le perdite di sangue durante l’intervento chirurgico sono notevolmente ridotte (durante gli interventi tradizionali di stabilizzazione vertebrale sono spesso necessarie delle trasfusioni, cosa che non accade praticamente quasi mai con le metodiche mininvasive-percutanee). Il dolore dovuto all’intervento chirurgico nell’immediato post-operatorio è inoltre notevolmente ridotto, come il conseguente consumo di farmaci antidolorifici post-operatori. Solitamente, dopo un intervento di questo tipo, il paziente viene invitato a camminare e mangiare poche ore dopo essere stato operato, con una significativa riduzione delle giornate di degenza postoperatorie ed un pronto recupero della propria autonomia. Tutto ciò si traduce in un ovvio risparmio di tempo, di denaro ma, soprattutto, in un benessere anticipato per il paziente. Non è infine da trascurare anche l’aspetto estetico: le cicatrici chirurgiche infatti sono, a differenza degli interventi “tradizionali”, molto piccole (2-3 centimetri).
Un valore aggiunto deriva dall’organizzazione del Dipartimento di Neuroscienze e Riabilitazione, del quale il Nostro Reparto fa parte. Proprio grazie alla integrazione di competenze, mezzi e conoscenze interni al Dipartimento, i nostri pazienti hanno la possibilità di essere seguiti, durante il loro percorso, da numerosi specialisti, inclusi Neurologi, Neurofisiologi, Neuroradiologi e Fisiatri (questi ultimi sono i responsabili della eventuale riabilitazione post-intervento chirurgico).
Ovviamente, come tutti gli interventi chirurgici, anche gli interventi mininvasivi e con tecnica percutanea non sono la panacea di tutti i mali, per cui vengono proposti solamente quando la probabilità di ottenere un vantaggio è più alta rispetto a trattamenti di altro tipo (farmaci, riabilitazione, busti…), tenendo anche conto degli eventuali rischi legati all’intervento chirurgico e dei rischi legati al non intervento chirurgico.
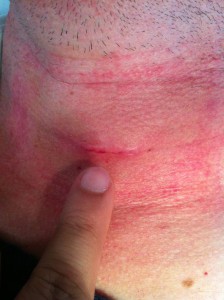
La foto mostra la piccola cicatrice (poco più larga del dito indice, di solito effettuata su una ruga della pelle) dopo intervento per ernia cervicale
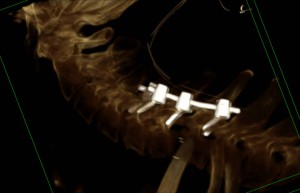
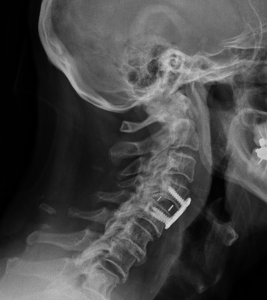
Paziente con scivolamento vertebrale cervicale dopo trauma. La TAC 3D mostra come le vertebre cervicali interessate siano state riposizionate e fissate
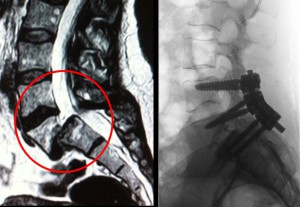
A sinistra: la risonanza mostra uno scivolamento notevole (listesi) della vertebra L5 rispetto al sacro, determinando una compressione delle radici nervose.
A destra: la paziente è stata sottoposta a decompressione, riduzione della listesi e fusione L5S1
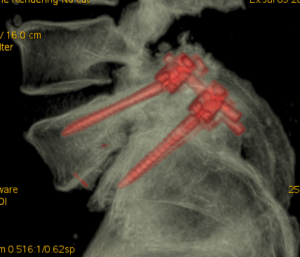
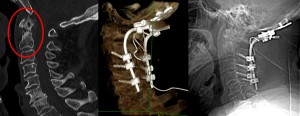
Caso di paziente sottoposto a riduzione di listesi (scivolamento vertebrale), decompressione dei nervi e fusione vertebrale con viti e cage
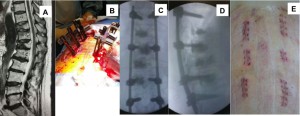
A: crolli vertebrali dorsolombari; B: intervento: le viti ed il cemento vengono inseriti attraverso la pelle; C e D: controllo intraoperatorio finale; E: le piccole incisioni sulla pelle.La paziente, giunta in carrozzina e con alte dosi di morfina, è stata dimessa dopo due giorni. Ad una settimana deambula da sola, senza morfina.
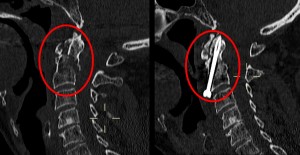
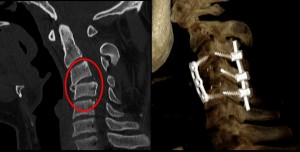
Paziente con frattura della seconda vertebra cervicale (riquadro rosso a sinistra). A destra il post-operatorio: il frammento fratturato è stato “catturato ebloccato” mediante una piccola vite

Comments
No comment yet.